앞으로 연명의료 중단 후 심정지로 사망(순환정지)한 경우도 장기기증을 할 수 있게 된다. 그동안 가족이나 지인 외에 뇌사자만 가능했던 것에서 장기기증 대상의 범위를 넓힌 것이다. 장기 기증 희망 등록을 받는 기관도 2배 가까이 늘어난다. 하루 8.5명의 환자가 장기이식을 기다리다 숨지는 실정이어서 장기기증 활성화로 이어질 수 있을지 주목된다.
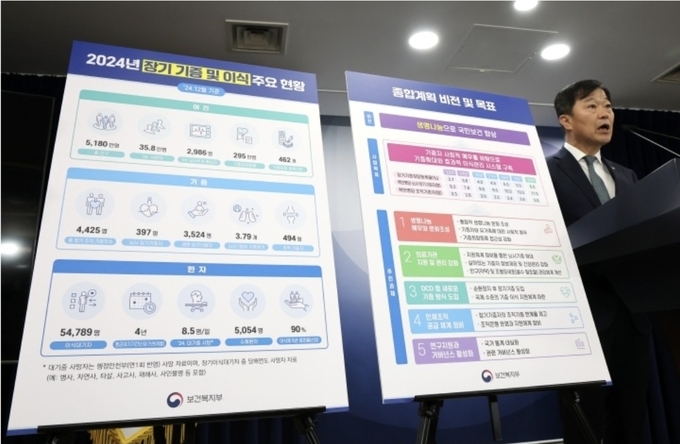
16일 보건복지부는 ‘제1차 장기 등 기증 및 이식에 관한 종합계획’(2026년∼2030년)을 발표했다. 이번 5개년 계획은 2023년 ‘장기 등 이식에 관한 법’ 개정으로 종합계획 수립 근거가 마련된 후, 복지부가 연구용역, 정책포럼, 공청회, 장기등이식윤리위원회 논의 등을 거쳐 최종 확정한 내용이다.

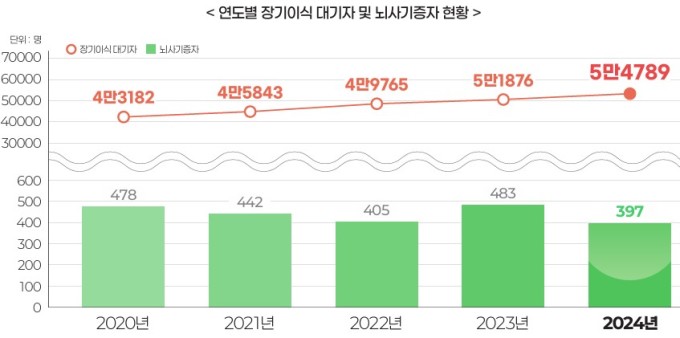
우선 ‘순환정지 후 장기기증’(DCD) 제도가 도입된다. 현재 장기기증은 뇌사추정자가 발생하면 한국장기조직기증원이 병원에 방문해 가족 등에게 절차를 설명하고, 가족이 기증에 동의하면 뇌사 판정 후 장기를 적출·이식하는 방식으로 진행된다. 뇌사자 기증에만 의존하다 보니, 수요·공급 불일치가 심각해 이식 대기자가 갈수록 늘고 있다. 2023년 483명이었던 뇌사기증자는 2024년 397명으로 줄어든 반면 장기이식 대기 환자 수는 2020년 4만3182명에서 지난해 5만4789명까지 늘어났다.
이에 복지부는 심정지 환자가 사전에 동의한 경우, 심폐소생술을 별도로 시행하지 않고 5분간 기다려 전신의 혈액순환이 멈추면 장기를 적출할 수 있도록 할 방침이다. 복지부는 “순환정지 후 장기기증은 해외에서는 생존 기증자를 제외한 전체 장기기증자의 약 절반을 차지하는 형태”라며 “연명의료 중단과 장기기증을 모두 희망하는 환자만을 대상으로 한다”라고 설명했다. 이를 위해 장기이식법과 연명의료법 개정이 필요하다. 현재 국회에는 관련 법 개정안이 발의돼 있다.

또 뼈, 연골, 근막, 피부 등 인체조직 기증 활성화를 위한 ‘인체조직은행 지원체계’도 정비한다. 인체조직 이식은 화상, 암 치료 후 조직 재건, 폭발사고 환자 등에 대응하기 위해 필요하지만 국내 기증자는 연간 150명 안팎에 그친다. 이 때문에 인체조직 이식의 80% 이상이 해외 기증자에게 의존하고 있다.
민간 중심으로 이뤄지고 있는 장기기증 희망등록과 홍보도 건강보험공단, 신분증 발급기관 등 공공으로까지 확대한다. 기증희망등록기관을 2030년까지 904개소 이상으로 현재보다 2배 늘릴 계획이다. 또 장기 기증자를 예우하는 문화 조성을 위해 주요 장기이식의료기관과 지방자치단체 로비 등에 ‘기억의 벽(기증자 현판)’을 설치하고 고인을 기릴 수 있는 감사패 수여, 추모행사 확대 등의 지원을 강화해 나갈 계획이다.

이번 종합계획은 장기기증 희망등록자 수가 정체하는 상황에서 나왔다. 국내 장기기증 희망 등록자는 지난해 말 기준 183만8530명으로 전체 인구의 3.5%에 불과하다. 장기이식까지 평균 대기기간만 4년이 걸린다. 특히 신장이식의 경우 평균 대기기간이 7년 9개월에 달한다.
정부는 장기기증 범위를 심정지 환자까지 늘리면 이식도 늘어날 것으로 기대한다. 다만, 이번 계획에는 유가족 동의조건을 완화하는 방안이 포함되지 않았다. 즉, 본인 동의가 있더라도 유족 거부 시 여전히 장기 기증은 불가능하다.

![[2025 국감] 뇌사 장기기증, 5년 만에 400명대 '붕괴'…대기기간도↑](https://img.newspim.com/news/2025/10/16/2510161816552240.jpg)